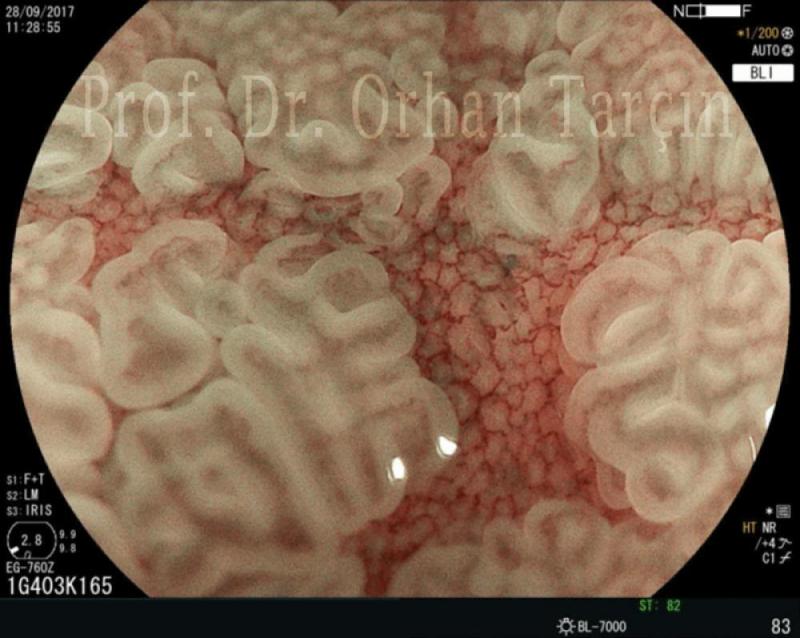
Mide iç yüzeyinde çevresel ve genetik etkenlerle hücre kaybı meydana gelir. Zamanla bu hücre kaybı mide hücreleri ile doldurulamaz ve bu boşluklara bağırsak hücreleri yerleşir. Buna intestinal metaplazi denir. Bunun ‘komplet ve inkomplet metaplazi’ olmak üzere iki tipi vardır. Bu metaplastik hücreler bir süre sonra mide asiti ve çevresel etkenlerle bozulmaya uğrarlar. Buna ‘Displazi’ denir. Displazinin; ‘düşük dereceli displazi’ ve ‘yüksek dereceli displazi’ olmak üzere iki tipi vardır. Yüksek dereceli displazi ise bir müddet sonra kansere dönüşebilir. Metaplazi’li hastaların ancak küçük bir kısmında kansere dönüşüm ortaya çıkmaktadır. Fakat küçük bir kısmında dönüşüm olsa da erken evrede bu dönüşümü yakalayıp endoskopik olarak ameliyatsız çıkarmak isteriz. Bu nedenle metaplazi’li hastaları takip ederiz. Takip etmenin en iyi yolu; ‘ileri düzey endoskopik inceleme’ yapan cihazlarla endoskopik boyama yaparak takip etmektir. Resimde; Mide’de ileri düzey endoskopi ile ortaya konulmuş olan ‘metaplazi’ alanı görülmektedir. Bu alan, yaklaşık 150 kat büyütme ve digital kromoendoskopi yapılarak ortaya konmuştur.
AKADEMİK BİLGİ
MİDE’NİN (İNTESTİNAL ) METAPLAZİSİ
(Mide’nin bağırsak metaplazisi; Gastrik İntestinal metaplazide denmektedir.)
Mide metaplazisi , mide kanserine yol açan karsinojen bir durumdur. Mikroskopik olarak mide instestinal metaplazisi, normal mide mukozasının (iç zarının) bağırsak mukozası hücreleri ile yer değiştirmesidir. Helicobacter pylori enfeksiyonu, dünya çapında metaplazi gelişiminin en yaygın nedenidir. Mide de bağırsak metaplazisi görülme sıklığı, dünyanın farklı bölgeleri arasında değişiklik gösterir ve diğer çevresel faktörlerin yanı sıra H. Pilori taşıyıcılığının oranı ile ilişkilidir. Mide kanseri, küresel olarak kansere bağlı ölümlerde 3.sıradadır. Mide metaplazisi genellikle biyopsi ile üst sindirim sistemi endoskopisi (Gastroskopi) ile teşhis edilir. İleri düzey endoskopi sistemlerine (Magnifikasyon + kromoendoskopi ) sahipseniz 100 x zoom ile kolayca tanı koyabilirsiniz. Mide kanserine doğru ilerleme riski en yüksek olan hastaları belirlemek için histolojik skorlama sistemleri geliştirilmiştir. Mide metaplazi’sinin uygun şekilde izlenmesi ve kansere dönüşümün azaltılması hem hastaların hayatını kurtaracaktır, hem de maliyet azalmasına neden olacaktır. Bazı Doğu Asya ülkeleri mide bağırsak metaplazisi tarama ve gözetimi için nüfus düzeyinde programlar kurmuşlardır. Avrupa ‘da da yine metaplazi ile ilgili kılavuzlarda yayınlanmıştır fakat bu kılavuzlar Doğu Asya kılavuzları kadar sıkı değildir. Buna karşılık, Birleşik Devletler’de çok farklı ırklar ve coğrafi bölgeler olduğu için mide bağırsak metaplazi’sinin takibi ile ilgili çok az veri bulunmaktadır. Bu derlemede, uygun endoskopik takibin rolüne vurgu yaparak mide bağırsak metaplazi’sinin meydana gelişini, yayılımını, tanı ve tedavisini tartışacağız.
GİRİŞ
Mide (Gastrik) bağırsak metaplazisi , oksintik veya antral gastrik mukozanın Paneth, goblet ve absorbtif hücrelerden oluşan bağırsak mukozası ile değiştirilmesi olarak tanımlanır. Metaplazi, gastrik kansere (mide kanseri) giden yoldaki önemli bir öncü lezyondur ve bölgesel metaplazi görülme sıklığı, dünya çapında, mide kanserinin görülme sıklığı ile yakından ilişkilidir. Helicobakter pilori enfeksiyonu, ırk ve etnik köken, göç durumu, yaş, aile öyküsü ve diğer çevresel faktörler ile hem metaplazi hem de mide kanserine ilerlemede etkin olabilir.
Batı Avrupa’da, atrofik gastrit (AG), metaplazi, hafif-orta displazi ve şiddetli displazili hastalar için yıllık mide kanserine ilerleme oranlarının yaklaşık % 0.1, % 0.25, % 0.6 ve % 6 olduğu tahmin edilmektedir. Buna karşılık, Doğu Asya’da atrofi, metaplazi ve displazi hastalarının yıllık % 1.8, % 10 ve % 73’ünün mide kanserine ilerleyeceği belirlenmiştir. Ülkemizde bu konu ile ilgili ayrıntılı epidemiolojik çalışmalar yoktur. Fakat bu riskin Uzakdoğu Asya’dan daha düşük , Avrupa’dan daha yüksek olduğu düşünülmektedir.
Kanser riskinin belirlenmesinde coğrafya ve etnik köken/ırk önemlidir. Kısmen H. pylori enfeksiyonunun rolünün tanınması nedeniyle mide kanseri oranları dünya çapında (Doğu Asya dahil olmak üzere) düşerken, dünya çapında kansere bağlı ölümlerin üçüncü en yaygın nedeni olmaya devam etmekte ve 700.000’den fazla ölüme sebebiye vermektedir. Yani mide kanseri oranı düşsede ölümcüllüğü devam etmektedir. Metaplazi tanısı alan hastalar takip edilerek displazi ve kansere dönüşleri tespit edilmekte ve böylece bu hastalıktan ölüm olaylarının önüne geçilebilmektedir.
MİDE BAĞIRSAK METAPLAZİSİ PATOGENEZİ (GELİŞİMİ)
Correa’s kaskadı, mide kanseri gelişimin yaygın olarak kabul gören bir modelidir. H. pylori ile enfeksiyonu veya diğer çevresel faktörler veya otoimmünite aracılığıyla ortaya çıkabilecek kronik mukozal inflamasyon metaplazi gelişiminde ilk basamaktır. Az anlaşılmış bazı mekanizmalar ile, kronik mukozal inflamasyon sonunda multifokal glandüler atrofi , paryetal hücre kaybı ve asid salgılama fonksiyonunun kaybı ortaya çıkar. Atrofi ilerledikçe, en belirgin şekilde müsin içeren goblet hücrelerinin varlığı ile karakterize edilen bağırsak tipi epiteli meydana gelir.
Displazi , metaplaziden sonra kansere gidişteki bir sonraki adımdır. Hücre çekirdekleri değişim gösterir , büyük, hiperkromatik hale gelir . Displastik hücreler kanserojen bir görünüme sahipken, lamina propria adındaki katmanı geçip daha derine ilerlememişlerdir. Özellikle, Batı ve Japon patologları arasında aşağıda ayrıntılı olarak tartışılan displazi ve erken mukoza karsinomu isimlendirilmesinde bölgesel farklılıklar vardır.
Correa’s kaskadı, mide kanserine karşı histolojik ilerleme için bir modeldir. Helicobacter pylori enfeksiyonu, kaskad içinde en yaygın çevresel faktördür.
ÇEVRE RİSK FAKTÖRLERİ
1. Helicobacter pylori
H. pylori Gram-negatif bir bakteridir ve hem ATROFİK GASTRİT hem de mide de intestinal metaplazinin gelişimi için dünya çapında en önemli etkendir; Dünya Sağlık Örgütü tarafından tip I kanserojen olarak sınıflandırılmıştır. Dünya genelinde yetişkinlerin % 50’sinden fazlasında bu mide enfeksiyonu vardır, yaygınlık oranları sanayileşmiş alanlarda % 30’dan, gelişmekte olan ülkelerde ve Doğu Asya’da % 90’a kadar değişmektedir. H. pylori enfeksiyonu öyküsü, kardiyak olmayan mide kanseri gelişiminde 3 kat artış ile ilişkilidir .
(H. pylori çok sayıda varsayılan mekanizma yoluyla metaplazi ve displazi aracılık edebilir. Enfeksiyon, makrofajlar, T hücreleri ve B hücreleri dahil olmak üzere bağışıklık hücrelerini aktive ederek, pro-enflamatuar sitokinlerin ve DNA metilasyonunu ve reaktif oksijen türlerini indükleyebilecek kronik iltihaplanmayı hızlandırır. H. pylori’nin neden olduğu epigenetik değişikliklere duyarlı genler arasında; hücreler arası bağlantılara (E-cadherin, Vezatin, Connexin32 ve Connexin43), hücre döngüsü regülasyonu (CDKN2A), DNA onarımı (hMHL-1), inflamasyon ( TFF-2, COX-2), transkripsiyon (RUNX3, FOXD3, USF1 ve USF2, GATA-4 ve GATA-5) ve tümör supresyonu (LOX ve HRASLS) yer almaktadır.)
H. Pylori’nin Tedavi ile Ortadan Kaldırılması:
H. pylori nin tedavisi ile enflamasyon azalır ve asit salınımı geri gelir. Yine de mide kanseri riskini azaltma amacıyla toplum düzeyinde tarama ve H. pylori’nin ortadan kaldırılması konusu tartışmalıdır.
( 497 hastayı kaydeden altı çalışmanın yakın tarihli bir sistematik derlemesinde ve meta-analizinde, tedavi edilen hastalar arasında göreli mide kanseri gelişme riski, tedavi edilmeyen hastalara kıyasla 0.66 idi; bununla birlikte, tedavinin mide kanseri ile ilişkili veya tüm nedenlere bağlı ölümlere (kısmen yetersiz örneklem büyüklüğü nedeniyle) karşı koruyucu bir etkisi olmadığı görülmüştür ve tedavi için gereken sayı cinsiyet ve etnik kökene bağlı olarak oldukça değişkendir. H. pylori taraması yapılacaksa (Correa kaskadında kanserojen hücrelerin değişikliklerinin henüz gelişmediği) daha genç bireyleri hedeflemek en uygun maliyetli strateji olarak görünmektedir.)
Yani; H Pylori tedavisi erken yaşlarda yapılırsa o zaman metaplazi ve displaziye yol açmadan yok edilmiş olur. Risk bu durumda azalmış olur.
2. Diğer Çevresel Risk Faktörleri
Pozitif aile öyküsü olan bireyler, özellikle mide kanserli birinci derece akrabalar, premalign gastrik lezyonlar (Metaplazi ve atrofi ) mide kanseri için artmış bir risk taşırlar. Bununla birlikte, mide kanserlerinin % 10’undan daha azının kalıtsal olduğu ve geri kalanının sporadik olduğu tahmin edilmektedir. Virülan bir bakteri suşu, genetik olarak duyarlı bir konakçı ve yatkın bir mide ortamının kombinasyonu kanserin gelişmesi için gerekli olabilir. 30 vaka-kontrol çalışmasının sistematik bir incelemesinde ve meta-analizinde, yüksek kırmızı et ve işlenmiş et alımı, mide kanserinin gelişimi için nispi riskte yaklaşık % 50’lik bir artış ile ilişkilendirilmiştir. Elektrikli soğutmanın yaygın olarak bulunmasından önce, tuzlama ve tütsüleme özellikle Doğu Asya’da baskın bir gıda muhafaza yöntemiydi. Yüksek tuz alımı mide kanseri riskiyle ilişkilendirilirken, yiyeceklerin korunması için buzdolabı ve soğutma mevcudiyeti bir vaka kontrol çalışmasında mide kanseri riskini azaltmaktadır. Tütün kullanımı, gözlenen doza bağlı bir etki ile mide kanseri riskini önemli ölçüde arttırır. Özellikle, tütünün bırakılması bu riskin bir kısmını azaltmaktadır. Obezite aynı zamanda mide kanserinin gelişimi için bağımsız bir risk faktörü gibi görünmektedir.
HİSTOLOJİK (Mikroskopik) TEŞHİS VE RİSK BELİRLEMESİ
1. Sydney Sistemi
Güncellenmiş Sydney Sistemi, H. pylori , atrofik gastrit ve mide metaplazisini değerlendirmek-evrelemek için kullanılan kapsamlı bir endoskopik ve histolojik örnekleme protokolüdür. Biyopsi bölgeleri standardize edilmiştir, Antrumdan (küçük ve büyük kurvatura boyunca ) iki biyopsi, incisura angularis’ten alınan bir biyopsi ve mide gövdesinden büyük ve küçük kurvaturadan alınan iki biyopsi ile standartlaştırılmıştır. H. pylori, atrofik gastrit ve mide metaplazisinin histolojik skorlaması görsel-analog ölçekte; “ Yok , hafif, orta ve belirgin “ olarak skorlanır.
Sydney Sistem biyopsi protokolü, antrumdan alınan iki biyopsi, incisuradan dan alınan bir biyopsi, mide korpus küçük kurvatura boyunca alınan bir biyopsi ve mide korpus büyük kurvatura boyunca alınan bir biyopsi ile güncellenmiştir.
OLGA : Sydney Sisteminin bir sonucu olarak, Gastrit ve atrofinin standartize edilmesi için için “Operatif Link gastritis assesment (OLGA) “ sistemi kullanılmaktadır. Bu sistemde atrofik gastrit evresi, atrofi derecesini biyopsi yeri ile birleştirerek belirlenir. Atrofi derecesi 0 ila 3 arası bir ölçekte (hiç, hafif, orta) puanlanır veya genel antrum skorunun toplam korpus skoruyla birleştirilmesiyle işaretlenir, stage (0 ila IV) belirlenir. Retrospektif çalışmalar, gastrik adenokarsinomun OLGA evre III veya IV hastalarında gelişme eğilimi gösterirken, evre 0, I veya II olanlarda nadiren veya hiç gelişmediğini göstermiştir.
OLGİM: OLGA’ya benzer şekilde, Gastrik intestinal metaplazi için “ Gastritis/Intestinal-Metaplasia Assessment (OLGIM) system “ isminde bir puanlama sistemi kullanılmaktadır. Bu, mide metaplazisin’den mide kanserine dönüşüm araştırılırken, gözlemciler arası değişkenliği azaltmak amacıyla bir puanlama sistemidir. Atrofik gastrite göre kolayca tanınabilir ve ölçülebilir. Her bir biyopsi görsel-analog skalaya göre puanlanarak OLGA’ya benzer bir sıralı puanlama sistemi benimser ve genel bir evreleme rapor eder. OLGIM’in tanı ve test özelliklerini karşılaştırmak için ek çalışmalara ihtiyaç vardır.
2. Müsin Bazlı Sınıflandırma
Müsin bazlı morfolojik özelliklere dayanan ayrı bir histolojik sınıflandırma sistemi önerilmiştir. Bu sınıflandırma şemasında;
Tip I (komplet ) Gastrik intestinal metaplazi, sialomusinleri, salgılayan goblet ve paneth hücrelerinin varlığı ile karakterize edilir.
Tip II (inkomplet ) metaplazi goblet hücreleri içerir, ancak kolon ve / veya Paneth hücreleri yoktur.
Tip III (veya IIa) de goblet hücreleri vardır ve kolumnar ve / veya Paneth hücreleri yoktur, ancak sialomusinler yerine sülfomusinler, baskın olarak ifade edilen müsinlerdir. Göreceli kanser gelişme riskinin tip III bağırsak metaplazisinde daha yüksek olduğu gözlenmiştir.
Gastrik müsinleri ve bağırsak müsinlerini ayırt etmek için immünohistokimyanın kullanılması da araştırılmıştır. MUC2’nin (bağırsak müsin) zayıf ifadesi ve MUC1 (epitelyal membran müsin), MUC5AC (gastrik müsin) ve MUC6’nın (gastrik müsin) yokluğu, komplet bağırsak metaplazisini karakterize eder. İnkomplet instestinal metaplazi , MUC1 (epitelyal membran müsin), MUC2 (bağırsak müsin) ve MUC5AC (gastrik müsin) kuvvetli ekspresyonu ile karakterizedir. Das-1’in (kolonik epitelyumun bir belirteci) yüksek riskli, eksik fenotiplerde ifade edildiği görülmüştür. Komplet tip bağırsak metaplazisinin, ince bağırsağın emici hücrelerine özgü sukraz ifade ettiği, inkomplet tip bağırsak metaplazisinden çok daha sık olduğu bildirilmiştir.
Bu gözlemlerden, komplet intestinal metaplazinin, MUC2 ve sükraz gibi baskın olarak ince bağırsak fenotipik belirteçleri sergilediği, inkomplet intestinal metaplazinin ise mide fenotipik belirteçleri MUC5AC ve kalın bağırsak fenotipik belirteçlerini ifade ettiği varsayılmıştır.
3. Displazi ve Erken Evre Mide Kanseri
Displazi terimi hücrelerde meydana gelen bozulmayı temsil eder ve kanser öncesi bir durumdur. Displastik lezyonların sınıflandırılmasında Batı ve Japon patologlar arasında farklılıklar vardır. Displazi terimi, Batılı patologlar tarafından invaziv bir durum olmadığında kullanılırken, karsinom (kanser) kelimesi, lamina propriaya veya derine invazyon gösteren (istila eden) lezyonlar olarak tanımlanır. Buna karşılık, Japon patologlar tarafından , lamina propriaya invazyon olup olmadığına bakılmaksızın yeterli sito-mimari karmaşıklık olduğunda “mukozal karsinom” tanısı konur. Bu nedenle, çoğu Batı patoloğu tarafından yüksek dereceli displazi tanısı konan birçok lezyon, çoğu Japon patoloğu tarafından karsinom olarak teşhis edilir. Fakat sonuçta hem batı hem de uzak doğu asya ülkelerinde displazi veya intramukozal kanser mutlaka endoskopik rezeksiyon ya da cerrahi tedaviye verilmektedir.
(Hem mimari hem de sitolojik özellikler düşük dereceli ve yüksek dereceli displazi için değerlendirmede önemlidir. Düşük dereceli displazide, mimari değişiklikler nispeten hafiftir ve glandüler kalabalık ve kargaşa, hafif glandüler dallanma ve nadir glandüler tomurcuklanma ile karakterizedir. Çekirdekler, hafif ila orta derecede mitotik aktivite gösteren hiperkromazi ve uzama gösterir, tabanda bulunur ve nükleer polariteyi korur. Yüksek dereceli displazi, belirgin glandüler kalabalık ve düzensizlik, intraluminal kıvrımları ve kribiform görünüm ile daha karmaşık bir mimari gösterir. Glandüler dallanma ve tomurcuklanma sıklıkla görülür. Sitolojik atipi, belirgin şekilde artmış mitotik aktivite ve atipik mitozların varlığı ile daha şiddetlidir. Çekirdekler genellikle hücre sitoplazmasının lüminal yüzeyine ulaşarak nükleer polarite kaybı gösterir ve yuvarlak ve veziküler görünür. İnvaziv karsinomda, lamina propria’nın bezler veya tek hücreler tarafından infiltrasyonu görülür.)
YENİ ENDOSKOPİK GÖRÜNTÜLEME MODALİTELERİ
Geleneksel beyaz ışık endoskopisi preneoplastik gastrik lezyonları (metaplazi , atrofi ) doğru şekilde ayırt edemez ve teşhis edemez. Bu nedenle, metaplazi, atrofi ve displastik lezyonların tanısını iyileştirmek ve kanserli lezyonların invazivliğini –derinliğini değerlendirmek için endoskopik teknikler araştırılmıştır. Bu yöntemler metaplazi ve erken mide kanseri tespitinde daha duyarlı olmaktadırlar.
1) Sanal kromoendoskopi: Blue Light Imaging (BLI) , LCI , Dar bant görüntüleme (NBI), FICE ve I-scan ışık modları vasküler ve mukozal mikromimariyi göstermede beyaz ışığa göre daha başarılıdır. Damarsal yapıların içindeki hemoglobini ortaya çıkartan BLI ve NBI çok küçük kapiler yapıları gösterebilmektedir. Erken evre kanser meydana gelirken ona eşlik eden mikrokapiler yapılar bu görüntüleme modları ile ortaya konabilmekte ve bu şekilde erken evre kanser tanısı daha kolay konulabilmektedir. Aynı zamanda mikromimari değişikliklerde bu ışık modları ile daha kolay ortaya konabilmektedir.
Mide bağırsak metaplazisi, dar bantlı görüntüleme üzerinde tübül-villöz mukozal patern, düzensiz mukozal patern, açık mavi crest ve değişken vasküler yoğunluk gibi özelliklerin varlığı ile karakterize edilir. Sürveyans uygulanan mide bağırsak metaplazili 47 hastayı içeren Hollandalı bir çalışmada NBI için duyarlılık, özgüllük pozitif ve negatif prediktif değerlerinde % 51, % 67, 62’ye kıyasla % 71, % 58, % 65 olduğu bulunmuştur. NBI, gastrik lezyonların teşhisi için iyi bir duyarlılığa ve özgüllüğe sahip olmasına rağmen, NBI sınıflandırma sistemleri çalışmalar arasında farklılık gösterir ve gözlemciler arası değişkenlik yüksektir.
BLI +LCI modlarındaki kazanımlarda NBI ile aynı gözükmektedir.
2) Magnifiye (Zoom) endoskopi
Metaplaziyi göstermekde normal endoskoplara göre ve sadece BLI ve NBI ışık modlarına sahip standart endoskoplara göre çok daha başarılıdır. Magnifikasyon ile normal mide mukozası düzenli dairesel bir desen ve homojen aralıklı mide pit yapısı göstermektedir. Gastrik bağırsak metaplazisi ise magnifikasyonla , tübül-villöz mukozal desen, düzensiz mukozal desen ve değişken vasküler yoğunluk gibi özelliklerin varlığı ile karakterizedir.
Magnifiye endoskoplar lezyon tanısı ve karekterizasyonunda çok başarılıdır fakat ana sorun ülkemizde magnifiye endoskopların çok çok az sayıda olmasıdır. Biz kliniğimizde sadece magnifiye endoskopla çalışmakta, normal endoskop bulundurmamaktayız.
3) Boya Kromoendoskopisi
Kromoendoskopi, mide mukozasının, metilen mavisi veya indigo karmin ile boya bazlı boyanmasına dayanır; bu boyalar bağırsak hücrelerinde bulunanlar gibi çoğunlukla emici mukoza tarafından seçici bir şekilde emilir. Bu teknik, küçük yüzey düzensizliklerinin ve midede histolojik anormalliklerin anatomik uzunluğunu doğru bir şekilde tanımlayabilir ve bu da erken mide kanserlerinin istila derinliğini tahmin etmeye yardımcı olur. Endoskopik submukozal diseksiyon sırasında lateral sınırların belirlenmesinde de faydalıdır. Kromoendoskopi preneoplastik gastrik lezyonların saptanmasına yardımcı olabilirken, bu teknik endoskopik prosedürün süresini uzatmakta, personelin iş yüküne katkıda bulunmaktadır. Fakat biz kliniğimizde metaplazi, displazi, ve erken evre kanser taraması yaparken mutlaka boya kromoendoskopisinide kullanmaktayız.
MİDE METAPLAZİ’SİNİN ENDOSKOPİK TAKİBİNDE GÜNCEL UYGULAMALARI
Mide metaplazi’sinin takibi şu anda bir çok ülke tarafından farklı uygulanmaktadır. Sürveyans (takip-gözlem) konusunda sadece fikir birliği olmaması değil , coğrafi bölgeler değil , ırk ve etnik yapıdaki farklılıklardan da kaynaklanmaktadır. Göreceli kaynak bolluğu ve gelişmiş bir endoskopik geleneğe sahip Güney Kore ve Japonya gibi ülkelerde, tüm topluma mide kanseri için endoskopik tarama önerilmiştir. Bu iki ülkede mide kanseri daha sık gözlenmektedir. Japonya’da baryumlu mide grafileri ile nüfus düzeyinde bir taramayı 1960’dan beri düzeyinde yürütmektedir. İkibinli yıllarda Japon hükümeti ulusal düzeyde baryum testine alternatif olarak endoskopik tarama başlattı. Benzer şekilde, mide kanseri Güney Kore’de en yaygın kanser olduğu için, 2002 yılında 40 yaşından itibaren kadınlar ve erkekler için iki yılda bir endoskopik muayenelerden oluşan bir toplum düzeyinde kitle tarama programı başlatılmıştır. Güney Kore’den yapılan retrospektif bir çalışma, belirgin mide bağırsak metaplazili hastalarda (Sydney Sistemine dayalı), yıllık endoskopinin , normal taramadan daha yüksek bir mide kanseri tespitine yol açtığını buldu. Bu nedenle, çok yüksek riskli bireylerde yıllık endoskopiler daha uygun olmaktadır.
Düşük insidanslı Avrupa ülkelerinde metaplazi takibi daha seyrek yapılmaktadır. ESGE (European Society of Gastrointestinal Endoscopy) önerilerine göre düşük dereceli displazi hastaları tanı yılından itibaren yıllık takip edilmeli, yüksek dereceli displazi hastaları 6 ayda bir endoskopi ile yakından takip edilmelidir. Fakat son zamanlarda displazinin neredeyse 1/3 ü kansere dönebileceğinden bu riski almak yerine rezeksiyon veya ablasyonunu önermekteyiz.
Büyük bir göçmen nüfusuna sahip ırksal ve etnik olarak heterojen bir ülke olan Amerika Birleşik Devletleri’nde, metaplazi gözetimi için açık bir öneri bulunmamaktadır; ancak son zamanlarda yapılan bir modelleme çalışması, 50 yaşında gastroskopik taranmanın , metaplazinin tanısı konulduktan sonra izlemenin , siyah, hispanik ve asyalı Amerikalılarda daha uygun maliyetli olduğunu düşündürmektedir, yani bu hastalarda tarama yapılmasını önermektedir.
ABD için etnik köken, ırk, göçmenlik durumu ve aile geçmişini dikkate alan bir gözetim stratejisi öneriyoruz. Biyopsi ile kanıtlanmış metaplazi ile düşük insidanslı bölgelerden (Batı Avrupa veya Avustralya gibi) İspanyol olmayan beyaz Amerikalıların ve göçmenlerin ESGE yönergelerine benzer bir strateji ile araştırılmasını öneriyoruz, çünkü bu gruplarda sadece antral metaplazi düşük kanser riski taşır. Afrikalı Amerikalılar, Asyalı Amerikalılar, İspanyol Amerikalılar, yüksek insidanslı bölgelerden gelen göçmenler ve ailede mide kanseri öyküsü olan kişiler metaplazi’nin ilerleme riski daha fazladır. Bu nedenle, bu hastalarda daha yoğun bir takip stratejisi gereklidir.
Özellikle, birçok hastanın mide biyopsisinde tesadüfen metaplazi tanısı konmuş olabilir; bu nedenle, metaplazinin ‘in topografik boyutu bilinmeyebilir. Tesadüfen tanı konmuş metaplazi hastalarını, risk grubuna göre haritalama endoskopisi için geri çağırmayı mutlaka öneririz.
Biz standart endoskopi ile tanı konmuş metaplazi hastalarını beraberinde displazi veya diğer risklerin varlığı açısından magnifiye ve kromoendoskopi ile mutlaka bir daha incelemekteyiz ve haritalama yapmaktayız.
SONUÇLAR
Mide bağırsak metaplazisi, mide kanseri gelişiminde bir ara basamaktır. Mide bağırsak metaplazisi sıklığı dünyanın farklı bölgelerinde oldukça değişkendir ve hem H. pylori’nin yaygınlığı hem de mide kanseri insidansı ile güçlü bir şekilde ilişkilidir. Mide kanseri oranları dünya çapında düşerken, kansere bağlı ölümlerin üçüncü önde gelen nedeni olmaya devam etmektedir. Mide bağırsak metaplazisi, endoskopik biyopsi ile kolayca teşhis edilebilir. Bu nedenle, metaplazinin endoskopik takibi mide kanserinin erken tespiti ve müdahalesi için mükemmel bir fırsattır
Açıkça görülüyor ki, ileri düzey endoskopik yöntemler (Magnifikasyon – kromoendoskopi) metaplazi tanısı –takibi ve optimal yönetimi konusunda çok katkıda bulunacaktır. Bu yeni cihaz ve yöntemlerle, sık tarama programları ile metaplaziden mide kanserine dönüşüm erken evrede tanı konularak büyük bir orana engellenebilecektir.
- ‘İleri düzey (advanced) endoskopi’ demek, endoskopi esnasında hastalıklı bölgeleri ileri optik zoom özelliği ile mikroskopik olarak büyütebilmek, endoskobun sahip olduğu lazer ve led sistemleri ile ışıkla boyama yapmak (Kromoendoskopi) ve görülemeyen hastalıkları görünür hale getirmektir.
- Şu anda ülkemizde bu cihazlardan birkaç adet mevcuttur. Özellikle metaplazi, displazi denen kanser öncesi hücre bozulmalarını gösterebilmek, kanseri çok erken evrede iken, daha yayılmadan tespit edebilmek bu cihazlar ile mümkündür. Sadece cihaz olması yeterli değildir ve cihazı kullanan gastroenteroloji uzmanının bir süre özel eğitim alması gerekmektedir.
- Bu konuda daha detaylı bilgileri bulabileceğiniz sitemize bu linkten ulaşabilirsiniz: www.ileriduzeyendoskopi.com
- Konuyla ilgili hazırladığımız tüm videolara bu linkten ulaşabilirsiniz: İleri Düzey (Advanced) Endoskopi Videoları